Некоторые заболевания крови чаще поражают детей. Острый промиелоцитарный лейкоз относится как раз к таковым и представляет собой рак белых кровяных телец. Механизм развития этой патологии заключается в чрезмерном образовании и накоплении в костном мозгу незрелых гранулоцитарных клеток. К заболеванию приводят генные и хромосомные аномалии. Течение болезни острое, с наличием характерной клинической симптоматики. Диагностируют ее по внешним признакам и данным лабораторных исследований. Лечение производится посредством введения трансретиноевой кислоты. Прогноз при этом типе заболевания относительно благоприятный.
Этиология патологии и факторы риска ее развития
Болезнь является генетически обусловленной. Главной ее причиной выступает дефект гена RAR, кодирующего рецепторы ретиноевой кислоты.
Заболевание белого ростка крови развивается вследствие таких причин:
- Генетические и хромосомные аномалии. Они характеризуются транслокациями участков хромосом, активациями патологических генов с запуском неконтролируемого размножения клеток-мутантов.
- Воздействие радиации. Обучение легко проникает через все ткани организма, попадая в костный мозг, где нарушает клеточное деление.
- Тератогенные факторы. Если на плод во время беременности воздействовали физические и химические агенты, это может привести к врожденным дефектом кроветворения.
- Использование гербицидов и инсектицидов. Употребление в пищу продуктов, в которых содержится остаточная концентрация этих химических веществ, также приводит к генным аномалиям.
Как распознать заболевание?
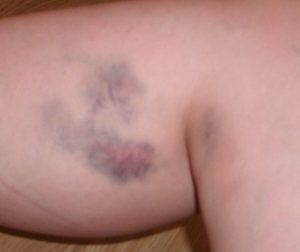
Острый промиелоцитарный лейкоз дебютирует такой клинической симптоматикой:
- Астенизация организма. Ребенок или взрослый ощущают постоянную усталость, разбитость, головную боль и нежелание что-либо делать.
- Анемия. На фоне нарушения одного из участков кровяного ростка возникает малокровие.
- Одышка с нарушениями дыхательного ритма.
- Гипертермия. Температура чаще держится на субфебрильных цифрах, но может доходить до лихорадки.
- Кровоточивость десен.
- Самопроизвольное возникновение синяков. Они являются подкожными кровоизлияниями, возникающими вследствие тромбоцитопении — недостаточного количества свертывающих факторов крови.
- Склонность к инфекционным заболеваниям. Пациенты часто болеют вирусными и бактериальными инфекциями, сопровождающимися тяжелыми осложнениями.
Диагностика недуга
Лейкоз диагностируют по таким критериям:
- Лейкопения. Это низкое содержание в крови белых кровяных телец.
- Тромбоцитопения. Этим термином обозначают пониженное содержание тромбоцитов, обеспечивающих свертываемость крови.
- Эритропения. Общий анализ крови дает низкий показатель эритроцитов — клеток, переносящих тканям кислород.
- Периодический лейкоцитоз с наличием бластов. Это аномальное повышение концентрации лейкоцитов в период выброса патологических клеток из костного мозга.
- Коагулопатия. Этим термином обозначают нарушения свертывающих и противосвертывающих свойств крови.
- Наличие кровоизлияний при кожных и жгутовых пробах.
Методы лечения
Промиелоцитарный лейкоз лечится с помощью препаратов ретиноевой кислоты и мышьяка. Пациентов госпитализируют в онкологический стационар, где им дают также цитостатики — «Метотрексат» и «Митоксантрон». Все эти лекарства убивают злокачественные клетки, позволяя костному мозгу продуцировать нормальные. Применяют также медикаменты из группы антрациклинов. К ним относятся «Доксорубицин», «Даунорубицин» и «Идарубицин». Лечение производится по специальной схеме, с учетом чувствительности костномозговых структур. От трансретиноевой кислоты существует ряд побочных эффектов, объединяемых в синдром. Его составляющими являются головная боль, лихорадка, периферические отеки и синдром диссеминированного внутрисосудистого свертывания.
Вернуться к оглавлениюПрогноз при патологии
Продолжительность жизни при этом тяжелом заболевании крови составляет от 10 до 12 лет. Это достаточно длительный период, если сравнивать с другими болезнями кровяного ростка.
Патология прогрессирует в 70% случаев. Поэтому прогноз является относительно благоприятным с учетом положительного ответа пациента на лечебную тактику. Если у больного наблюдаются изменения в костном мозгу и периферической крови, это означает, что его шансы выжить повышаются. Прогноз улучшается также у тех пациентов, у которых заболевание дебютировало в более старшем возрасте. У малышей подобный диагноз практически всегда приводит к летальному исходу.




 (2 оценок, среднее: 4,50 из 5)
(2 оценок, среднее: 4,50 из 5)


